Psoriasis, et si on en parlait ?
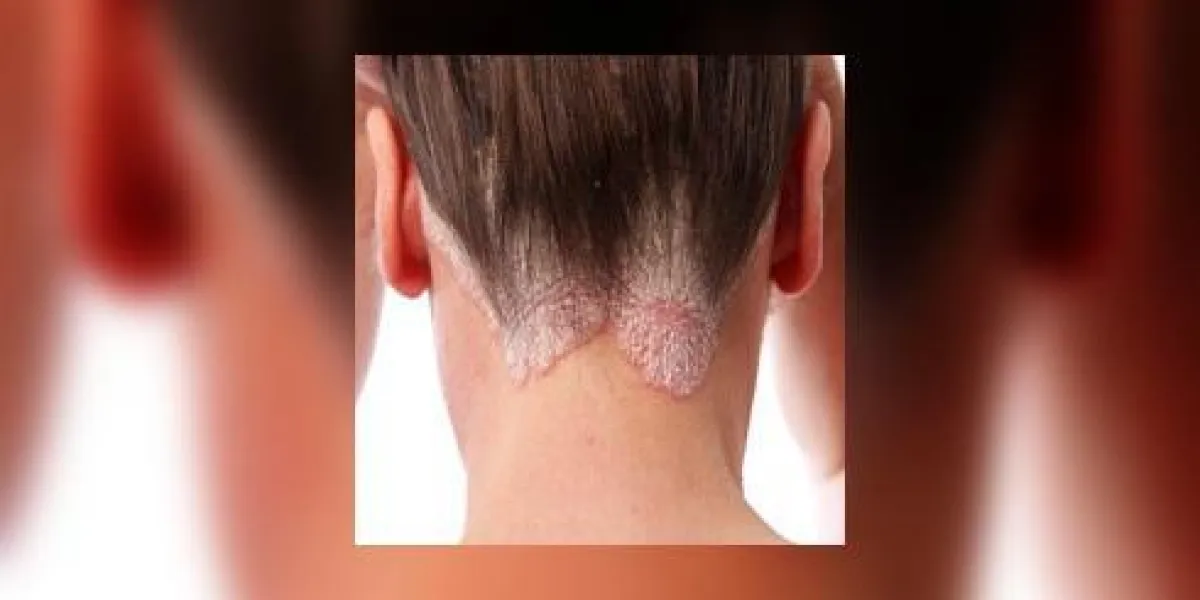
Avec près de 60 000 nouveaux cas chaque année, le psoriasis est une maladie fréquente qui peut toucher les enfants comme les adultes.
Longtemps confondue avec d’autres affections dermatologiques comme l’eczéma par exemple, aujourd’hui, les dermatologues connaissent bien ses différentes formes, même si certaines restent encore difficiles à soigner.
« Ce qui est important de comprendre, et ce qui n’est pas évident pour les patients, c’est qu’il n’existe pas de traitement définitif contre le psoriasis, car il s’agit d’une maladie génétiquement déterminée et on ne sait pas encore contrôler ce "gène" défaillant, explique le docteur Michèle-Léa Sigal, dermatologue. Quand la maladie s’est manifestée une fois, elle pourra revenir à tout moment de la vie, sous ses différentes formes. »
Comment reconnaître un psoriasis ?
- La maladie se caractérise par des plaques rouges qui se recouvrent d’épaisses squames blanches.
Celles-ci peuvent prendre des formes différentes, en plaques ou en petits éléments diffus, en forme de gouttes par exemple.
« On estime la sévérité d’un psoriasis en fonction de la surface du corps recouverte par les plaques, précise la dermatologue. Si celle-ci dépasse l’équivalent de 10 paumes de la main, il s’agit d’un cas sévère. Les plus préoccupants, les psoriasis articulaires, concernent 20 % des cas. »
- Des sensations de fortes démangeaisons sont souvent ressenties.
Le psoriasis peut toucher les coudes, les genoux, le bas du dos, le cuir chevelu, les plantes des pieds, les ongles ou les plis.
Dans les cas les plus graves, il peut atteindre le visage, les organes sexuels, voire même les articulations.
- Le psoriasis se manifeste par poussées dont on ne peut prévoir la fréquence.
Certains pourront avoir trois poussées de psoriasis dans leur vie quand d’autres l’auront en permanence.
On ne sait pas actuellement "soigner" à vie le psoriasis, les spécialistes parlent alors de période de « blanchiment » quand un psoriasis a disparu.
Une peau qui se renouvelle trop vite
En revanche, le fonctionnement du psoriasis est bien connu.
Les cellules de la peau se régénèrent normalement en 21 jours. C’est le temps qu’il faut pour que les nouvelles cellules soient créées à la base de la couche cellulaire et se déplacent ensuite à travers l’épiderme jusqu’à la couche cornée, couche la plus superficielle de la peau. Les cellules mortes sont alors évacuées de la peau au même rythme que les nouvelles cellules apparaissent, maintenant ainsi un équilibre.
Mais, dans le cas du psoriasis, la peau se régénère comme en cas de blessures, soit en 4 à 5 jours.
Les nouvelles cellules sont produites à un rythme beaucoup plus rapide, pour réparer la peau. Les nouvelles cellules sont créées et poussées vers la surface à un rythme ne permettant pas d’éliminer les cellules mortes. Les cellules excessives de la peau s’accumulent et forment alors des plaques.
Des facteurs déclenchants
Dans un tiers des cas, il existe un psoriasis dans la famille.
Un événement extérieur peut déclencher son apparition. Longtemps, le stress a été évoqué comme seul facteur favorisant les poussées de psoriasis, catégorisant les malades comme des personnes fragiles, anxieuses...
Mais, même si le stress ou un choc émotionnel sont des facteurs déclenchant, ils sont loin d’être les seuls.
Certaines maladies infectieuses comme l’angine peut déclencher un psoriasis, mais aussi, la prise de certains médicaments (antipaludéens, bêtabloquants…)
Tous ces facteurs n’ayant un effet que si les personnes ont un terrain génétique et une défaillance du système immunitaire qui les prédisposent au psoriasis, « on ne fait pas de psoriasis parce que l’on est stressé, sinon toutes les personnes stressées auraient du psoriasis », souligne le docteur Michèle-Léa Sigal.
Affronter le quotidien
Si dans la plupart des cas, cette dermatose est bénigne en terme de santé, c’est surtout dans la vie quotidienne que les patients pâtissent de cette maladie et de l’image qu’elle véhicule.
Inesthétiques, ces plaques et squames, quand elles sont localisées sur des endroits visibles comme le cuir chevelu, le visage ou les mains, peuvent devenir un véritable obstacle à la vie en société.
« Cette maladie n’est jamais bien vécue, précise Dalila Sid-Mohand, directrice de France Psoriasis. Elle touche à l’estime de soi, aux rapports avec les autres. L’impact est très important.
- Dans la vie professionnelle par exemple, on embauche difficilement une personne qui a des squames blanches sur la tête ou des plaques rouges plein les bras pour des métiers en relation avec le public.
- Dans la vie intime, un psoriasis des muqueuses devient aussi un véritable handicap. On passe alors son temps à se cacher, à camoufler. La maladie est encore trop mal connue et souffre de préjugés. »
Des préjugés bien ancrés
Et le premier en liste : la crainte de la contagion.
« Les gens pensent que s’ils touchent une personne qui a du psoriasis, ils en attraperont, or, cette maladie n’est pas contagieuse on ne peut donc pas la transmettre ! », poursuit Dalila Sid-Mohand.
L’idée fréquemment véhiculée est aussi qu’il s’agit d’une maladie liée aux stress.
« On pense à tort que les personnes qui ont du psoriasis sont toutes des personnes fragiles, stressées, voir même avec des problèmes psychiques ou encore d’alcoolisme, poursuit Dalila Sid-Mohand. Il est aussi malheureux de constater que quelques personnes associent encore le psoriasis à une mauvaise hygiène. »
Autant d’idées fausses que les malades doivent combattre, tout comme la banalisation de la maladie, qui, pour beaucoup, ne représente qu’un petit problème de peau, négligeant les douleurs physiques liées aux démangeaisons, et le handicap social qu’elle représente.
France Psoriasis : écoute et conseil
Pour apprendre à vivre avec cette maladie, la connaître et retrouver confiance en soi, France Psoriasis qui entretient des liens privilégiés avec des dermatologues et des rhumatologues propose une écoute et délivre des informations et des conseils.
Elle permet aussi d’éviter l’auto-médication et de renseigner sur les différents traitements. En effet, afin de trouver celui qui convient le mieux à chacun, car c’est là une des particularités du psoriasis : les traitements ne manquent pas, mais à chacun celui qui lui convient.
Des traitements à adapter
Si quelques règles sont communes pour les psoriasis, ne pas se gratter et hydrater en permanence la peau, les traitements eux, fonctionnent au cas par cas.
« Dans 20 % des cas des traitements locaux vont pouvoir soulager les patients atteints de psoriasis léger, explique le docteur Michèle-Léa Sigal. Mais pour une personne qui a un psoriasis étendu, on ne va pas pouvoir lui demander de passer plusieurs heures chaque jour à s’enduire de crème. »
Parmi les traitements locaux délivrés par les dermatologues :
- Certaines crèmes, pommades, lotions pour le cuir chevelu, sont parfois suffisantes pour voir disparaître et soulager une poussée.
- Les corticoïdes locaux disponibles sous de nombreuses formes, de la lotion à la pommade. Ils ciblent les deux composantes principales de la plaque psoriasique que sont l’inflammation et la prolifération des cellules de l’épiderme.
- Les produits locaux à base de vitamine D sont également efficaces et peuvent être associés aux corticoïdes locaux.
Des traitements nouvelle génération
Depuis une quinzaine d’années, la recherche sur les bio médicaments a bouleversé la prise en charge des psoriasis sévères. Plusieurs traitements dits biologiques ont été approuvés pour le traitement des formes sévères de psoriasis en plaques, chez les patients qui présentent une intolérance, une contre-indication ou un échec d’au moins deux traitements conventionnels (photothérapie, méthotrexate et cyclosporine).À la différence des traitements classiques, les traitements biologiques ont été façonnés et produits afin de cibler aussi précisément que possible les mécanismes-clé de la maladie, ceci grâce au développement récent des techniques de biologie moléculaire. Les résultats sont importants puisque ces traitements fonctionnent, sur le long terme, dans 85 % des cas. Témoignages : Vivre avec un psoriasisIrène,70 ans« J’ai du psoriasis depuis que je suis bébé. Ma mère en était atteinte aussi. Mes frères et sœurs, mes enfants aussi, mais en moindre quantité. Ca a été pour moi un vrai calvaire toute ma vie, notamment à l’âge de l’adolescence où je me suis coupée totalement des autres et des garçons en particulier. Les traitements proposés à l’époque étaient très archaïques. Il fallait s’enduire de crèmes à base de goudron, et de cortisone, et rester enveloppées de papier de cellophane toute la journée et toute la nuit ! L’image que j’avais de moi était très négative sans compter que ma propre mère ne cessait de me faire des réflexions à ce sujet, notamment que c’était psychologique. Heureusement à l’âge de 20 ans j’ai rencontré mon mari, et lui, a su me redonner confiance et joie de vivre. À l’heure actuelle, je suis totalement “blanchie” grâce à un médicament efficace mais très fort, le méthotrexate. »Lionel, 42 ans« J’ai une eu première poussée de psoriasis à l’âge de 18 ans et une seconde à l’âge adulte sans savoir de quoi il s’agissait vraiment. L’an passé, ma mère est tombée gravement malade ce qui a été un choc pour moi et j’ai développé un psoriasis en goutte étendu sur tout le corps. J’étais effondré. J’avais peur du regard des autres. J’ai eu un grand passage à vide et j’ai tout essayé. Magnétiseur, vinaigre blanc, shampooings en tout genre. Aujourd’hui, il ne me reste que quelques petites plaques sur les coudes. Entre temps, j’ai appris à connaître cette maladie grâce à l’association France Psoriasis, et à l’assumer. Je sais que je ne serai jamais guéri mais j’essaye aujourd’hui de prendre les choses avec humour. »Les bienfaits des UVDepuis longtemps également, l’exposition au soleil a prouvé son efficacité dans le traitement de cette maladie. L’exposition en cabine aux rayons ultra violets, de manière contrôlée, peut donc être proposée par un dermatologue.Des traitements par voie systémique (voie orale ou injections) sont parfois indiqués : dérivés de la vitamine A, méthotrexate, ciclosporine. Ces traitements sont plutôt prescrits dans les formes sévères et étendues, quand le traitement local devient trop contraignant.« Certains de ces traitements ne peuvent être pris en continu, commente le docteur Michèle-Léa Sigal. C’est le cas par exemple de la ciclosporine qui a un effet très rapide mais qui ne peut être suivi plus de 6 à 8 mois. Cela peut convenir par exemple pour empêcher que le psoriasis soit visible en été, quand le corps est plus exposé au regard. » Mais lorsque ces traitements ne marchent plus ou sont contre-indiqués, des molécules toutes nouvelles peuvent être proposées. À chacun de trouver avec son dermatologue le traitement qui convient.
Le psoriasis, vous connaissez ?
1. Le psoriasis est une maladie fréquente. Vrai
2. Le psoriasis est contagieux. Faux
3. Le psoriasis est lié à une mauvaise hygiène corporelle. Faux
4. Le psoriasis est douloureux. Vrai
5. Le soleil peut être bénéfique contre le psoriasis. Vrai
6. Si je n’ai jamais eu de psoriasis jusqu’à maintenant, je n’en aurais jamais. Faux
7. Aucun traitement n’est efficace contre le psoriasis. Faux
Afficher les sources de cet article
"Psoriasis, et si on en parlait ?", un article du Magazine Côté Santé n°81 d'octobre 2013
